Óscar Monge Utrilla1, Irene Martínez Pérez2, Diego M. Moreno Méndez2, Jose A. Cano Davo2
1Responsable del servicio de cardiología
2Veterinaria/o
HV Mediterráneo, IVC Evidensia
Imágenes cedidas por los autores
La cardiomiopatía arritmogénica, antiguamente denominada cardiomiopatía arritmogénica del ventrículo derecho, es una cardiomiopatía caracterizada por cambios a nivel histológico en el tejido ventricular con atrofia de las miofibrillas, infiltración adiposa o fibroadiposa en el músculo cardiaco y necrosis del
tejido muscular.
Clínicamente, se caracteriza por la presencia de arritmias ventriculares que producen cambios en las cámaras cardiacas, principalmente hipertrofia excéntrica del ventrículo derecho, aunque también puede afectar al ventrículo izquierdo y a la función sistólica, de forma que se asemeja a la cardiomiopatía dilatada. Produce intolerancia al ejercicio, síncopes o incluso la muerte súbita del paciente, además de los signos típicos de la insuficiencia cardiaca congestiva del lado derecho e izquierdo.
Caso clínico
Bulldog inglés de 10 años, macho castrado y 24,5 kg de peso. Acude a consulta debido a la presencia de intolerancia al ejercicio, debilidad y leve dificultad respiratoria. Además, ha presentado episodios de pérdida de consciencia compatibles con síncopes. No presenta historial clínico de enfermedades crónicas y tampoco se encuentra en tratamiento crónico con ningún fármaco.
Exploración
En la exploración física presenta mucosas ligeramente pálidas, aunque rosadas, pulso femoral débil y con una frecuencia elevada. En la auscultación cardiaca se detecta un ritmo irregular con salvas a gran velocidad (280 lpm aproximadamente) seguido de momento de frecuencias cardiacas normales (135 lpm aproximadamente). En la auscultación respiratoria se detectan estertores húmedos y estridores inspiratorios. La presión sistólica es de 178 mmHg, la diastólica de 121 mmmHg y la media de 137 mmHg.
Diagnóstico
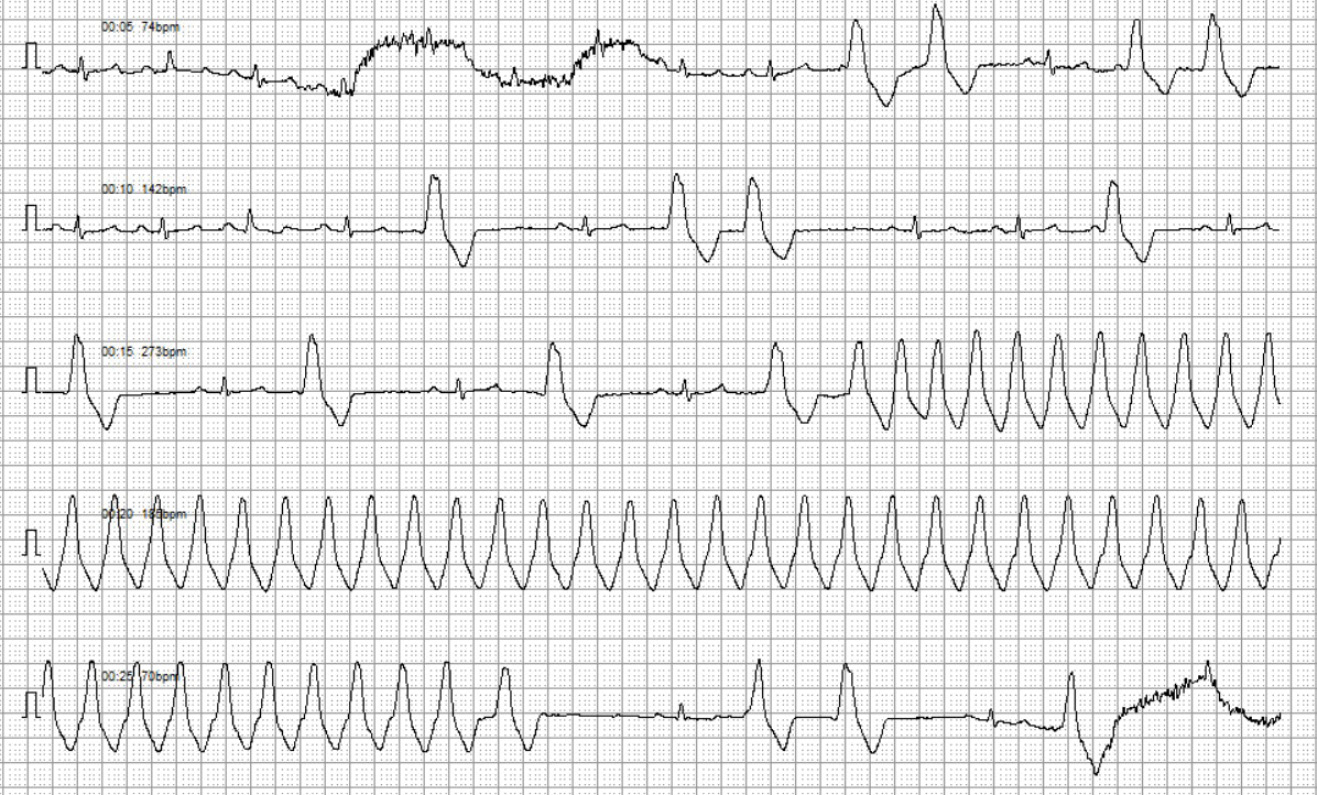
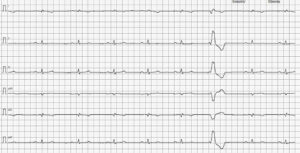
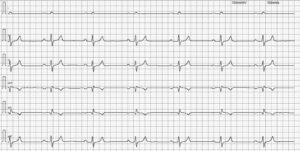
Se inicia el protocolo diagnóstico con la realización de un electrocardiograma (ECG) de superficie, en el que se observa un ritmo de base sinusal rápidamente interrumpido por complejos prematuros ventriculares derechos y que derivan en un ritmo bigémino ventricular y posteriormente en una salva de taquicardia ventricular paroxística a 342 lpm con fenómeno de R en T (imagen 1 – clic para ampliar).
Imagen 1. Trazado electrocardiográfico 5 mm/mV y 50 mm/s. A) Derivación II, donde se puede observar un trazado del ritmo del paciente con latidos sinusales, CPV y una salva de taquicardia ventricular monomórfica paroxística. B) ECG de 6 derivaciones del mismo paciente y día con un ritmo bigémino ventricular y el inicio de una salva de taquicardia ventricular.
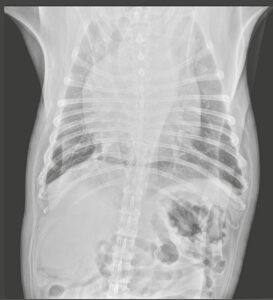
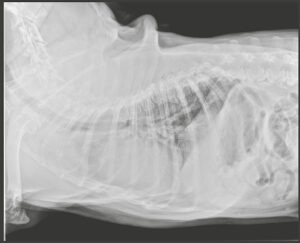
En las radiografías torácicas lo más relevante es la presencia de cardiomegalia con una silueta cardiaca de aspecto globoso, patrón bronco-intersticial difuso a nivel pulmonar y desplazamiento de la tráquea hacia el lado derecho (imagen 2).
Imagen 2. Radiografías latero-lateral derecha y ventro-dorsal del paciente en el momento del diagnóstico.
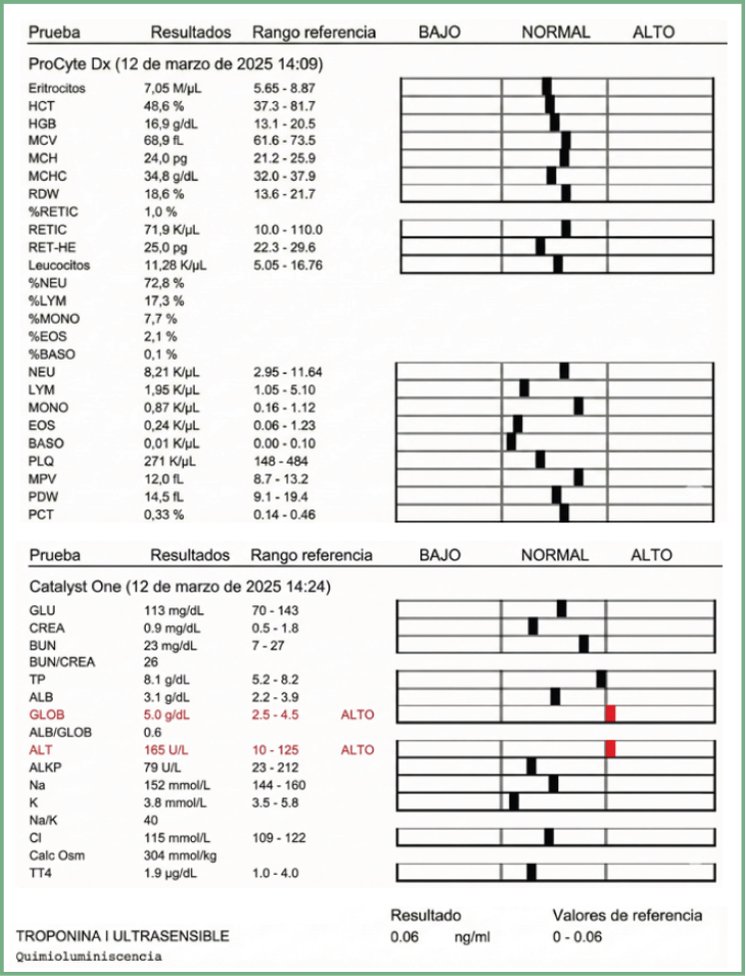
Se toma una muestra de sangre para el examen bioquímico y hematológico, incluyendo medición de troponina I ultrasensible, hormona T4 y test rápido de infecciosas (Erlichia, Anaplasma, Dirofilaria y Leishmania). Los únicos valores alterados son las globulinas (5 g/dL, ref: 2,5 – 4,5 g/dL) —y, por ello, se añade el test rápido de antígenos de las infecciosas más comunes—, así como un leve aumento de la ALT (165 U/L, ref: 10-125 U/L). El resto de los parámetros están en rango (imagen 3).
En la ecocardiografía se aprecian signos de hipertrofia excéntrica bilateral con leve disfunción sistólica. Se pueden observar cambios en la ecogenicidadde las paredes del ventrículo derecho y leve presencia de derrame pericárdico sin signos de taponamiento cardiaco. La conclusión es que nos encontramos ante una cardiomiopatía arritmogénica o ante una cardiomiopatía dilatada en un estadio B2, si bien no es posible diferenciar fenotípicamente entre estas dos enfermedades en este primer examen.
Tratamiento
Debido a los hallazgos de las pruebas y a la sintomatología del paciente, se inicia una terapia farmacológica con pimobendan 0,25 mg/kg cada 12 h vía oral (VO), benazepril 0,5 mg/kg cada 24 h VO y espironolactona 2 mg/kg cada 24 h VO (para controlar el problema funcional) y sotalol 2 mg/kg cada 12 h VO. Se explican al responsable del paciente los riesgos de hipotensión y disminución de la función sistólica, que pueden desembocar en un cuadro de insuficiencia cardiaca congestiva, algo que puede producirse al no comenzar el tratamiento con sotalol de forma escalonada.
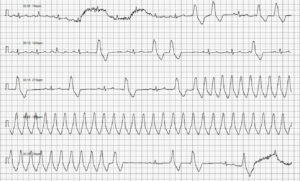
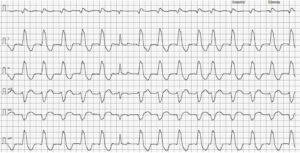
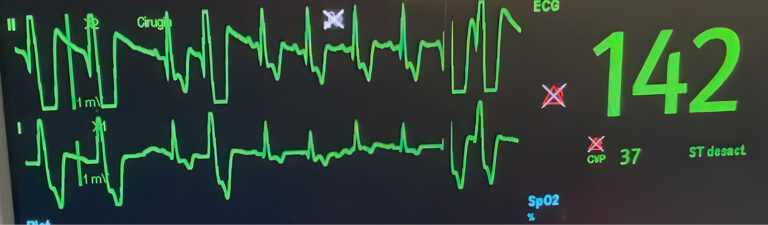
A pesar de que las arritmias observadas son lo suficientemente graves como para empezar de inmediato el tratamiento, se coloca una grabadora Holter al paciente para realizar un examen de 24 horas. Los resultados muestran un total de 222.350 latidos durante la muestra, con un total de 142.833 latidos ventriculares, lo que supone que un 64 % de los latidos registrados son ventriculares. Agrupados en ritmos bigéminos, principalmente, y una taquicardia ventricular sostenida a 232 lpm de 4,5 horas de duración (imagen 4) a pesar de haber comenzado con tratamiento farmacológico.

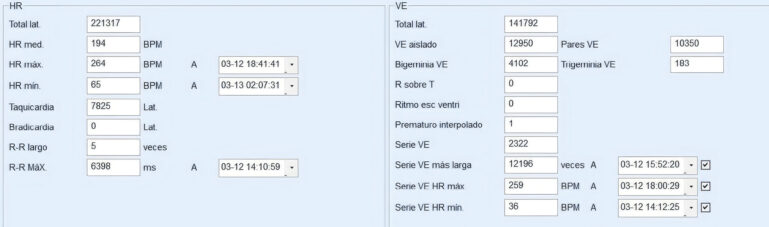
Evolución
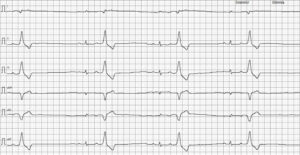
En la primera revisión del paciente, se observa una mejoría clínica notable con aumento de la tolerancia al ejercicio y ausencia de episodios sincopales. Además de repetir las pruebas de imagen sin cambios relevantes, se vuelve a realizar el ECG, que muestra un ritmo de base sinusal a 98 lpm con complejos prematuros ventriculares de forma aislada (imagen 5) y mejoría del estudio Holter con solo un 5 % de los latidos registrados como ventriculares, manteniendo la terapia farmacológica.
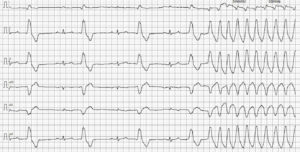
Sin embargo, a los 3 meses el paciente sufre de nuevo un episodio sincopal tras un vómito y presenta dificultad respiratoria; se le diagnostica una neumonía por aspiración secundaria al episodio de vómito previo al síncope. Se logra su estabilización respiratoria tras hospitalización, pero el ECG sufre alteraciones con la vuelta de un ritmo ventricular sostenido a 174 lpm (imagen 6) que no responde al sotalol sino, únicamente, de forma parcial a la lidocaína, lo que transforma el ECG en un ritmo bigémino ventricular (imagen 7).
Por tanto, se añade mexiletina al protocolo terapéutico con una dosis de 5 mg/kg cada 8 h VO. De esta manera, se logra una reversión completa a ritmo sinusal (imagen 8) con estabilización de la sintomatología del paciente, que continua estable 8 meses después del cambio de pauta del tratamiento antiarrítmico.
Discusión y conclusión
La cardiomiopatía arritmogénica es una cardiomiopatía muy frecuente en el bóxer, y también afecta a la raza bulldog inglés con los dos fenotipos, tanto el arritmogénico como el caracterizado por hipertrofia excéntrica.
El tratamiento de esta enfermedad consiste en el control de las arritmias y de la disfunción sistólica, si está presente, para controlar la sintomatología clínica.
Hay que tener en cuenta que el diagnóstico de esta enfermedad no es únicamente clínico o ecocardiográfico, sino que se deben obtener alteraciones en el examen electrocardiográfico o Holter para confirmar la existencia de la enfermedad.
La presencia de arritmias ventriculares con morfología de bloqueo de rama izquierda, es decir, complejos prematuros ventriculares derechos con diferentes grados de asociación complejidad (ritmos bigeminos o trigéminos, series de taquicardia, etc.) de aspecto monomórfico, por norma general, va a ser necesaria para su diagnóstico. Existen valores de referencia para los exámenes Holter en la raza bóxer (tabla 1) que ayudan al diagnóstico de las formas más leves o incipientes, que pueden pasar desapercibidas si solo realizamos exámenes como el ECG o la ecocardiografía.
| Tabla 1. Criterios de diagnóstico de la cardiomiopatía arritmogénica según el examen Holter en la raza bóxer. | |
| CPV Holter/ 24 h | Resultado |
| 0 – 20 CPV aislados | Normal |
| 20 – 100 CPV | No definitivo, se recomienda repetir Holter en 6-12 meses |
| 100 – 300 CPV | Riesgo de cardiomiopatía arritmogénica |
| 100 – 300 CPV con criterios de malignidad (parejas, tripletes, bigeminos, taquicardia ventricular, etc.) | Posiblemente afectado de cardiomiopatía arritmogénica |
| 300 – 1.000 CPV | Posiblemente afectado de cardiomiopatía arritmogénica |
| >1.000 CPV | Cardiomiopatía arritmogénica |
Como ya se ha comentado, el diagnóstico definitivo de la enfermedad es histopatológico, por lo que no puede lograrse sin la toma de biopsias endomiocárdicas o en exámenes post mortem. Esto es debido a que fenotípicamente puede parecerse a la cardiomiopatía dilatada, ya que en ambas enfermedades puede existir una afectación biventricular con hipertrofia excéntrica y disfunción sistólica. No obstante, la disfunción sistólica suele ser más acusada en la cardiomiopatía dilatada que en la cardiomiopatía arritmogénica.
El tratamiento antiarrítmico siempre deberá evaluarse de forma individual, en función de los hallazgos electrocardiográficos y del examen Holter. El protocolo más habitual consiste en la administración de sotalol con una dosis de 1 a 2,5 mg/kg cada 12 h, comenzando siempre por dosis bajas y aumentando de forma escalonada según el efecto obtenido. Esto es así debido a sus posibles efectos adversos sobre la funcionalidad cardiaca, entre los cuales destacamos una disminución de la función sistólica e hipotensión.
En este caso, se comienza directamente por una dosis de 2 mg/kg cada 12 h VO, debido a que las arritmias del paciente representan un riesgo real de muerte súbita y, además, se monitorizan tanto la presión arterial como la función sistólica cardiaca. También se evalúan la frecuencia respiratoria dormido y el diámetro abdominal como signos de posible insuficiencia cardiaca izquierda o derecha, respectivamente.
Puede ser que la monoterapia con sotalol no consiga controlar las arritmias ventriculares del paciente, en cuyo caso se debe realizar una terapia combinada, habitualmente con mexiletina (4-6 mg/kg cada 8 h VO), sobre todo si ha existido respuesta a la lidocaína de forma intrahospitalaria. El problema es que en España la adquisición de mexiletina
es complicada.
Al margen del manejo farmacológico, existen referencias bibliográficas que apoyan la suplementación con ácidos grasos omega 3 en este tipo de pacientes durante al menos 6 semanas, ya que pueden ayudar a controlar los eventos arritmogénicos.
Hay que recordar que existen causas extracardiacas que producen arritmias ventriculares, que deben descartarse durante el protocolo diagnóstico. En este caso, nos hemos centrado en las arritmias y los hallazgos electrocardiográficos, pero en cada revisión se realizaron, además de las exploraciones físicas completas, pruebas complementarias para asegurar que no existían factores cardiacos o extracardiacos que pudieran dificultar el control de la enfermedad.
En conclusión, la cardiomiopatía arritmogénica debe encontrarse entre nuestros diferenciales en pacientes con episodios de tipo sincopal, en los que se debe evaluar a fondo la función eléctrica cardiaca.
Bibliografía:
- Holdt SL, Peckens NK, Rosenthal S, Cober R. Arrhythmogenic right ventricular cardiomyopathy in Bulldogs: Evaluation of clinical and histopathologic features, progression, and outcome in 71 dogs (2004-2016). J Vet Cardiol. 2022;40:170-183.
- Cunningham SM, Dos Santos L. Arrhythmogenic right ventricular cardiomyopathy in dogs. J Vet Cardiol. 2022;40:156-169.
- Smith CE, Freeman LM, Rush JE, Cunningham SM, Biourge V. Omega-3 fatty acids in Boxer dogs with arrhythmogenic right ventricular cardiomyopathy. J Vet Intern Med. 2007;21(2):265-73.
- Ware, Wendy A., and John D. Bonagura. Cardiovascular disease in companion animals: dog, cat and horse. CRC Press, 2021.
- Tilley, Larry P., et al., eds. Manual of Canine and Feline Cardiology-E-BOOK: Manual of Canine and Feline Cardiology. Elsevier Health Sciences, 2024.
- Santilli, Roberto, et al. Electrocardiography of the dog and cat: Diagnosis of arrhythmias.”Edra, 2019.