Cristian Cabo Álvarez, Miguel J. Sánchez
Clínica Oftalmología Veterinaria Asturias (COVA), Gijón
Imágenes cedidas por los autores
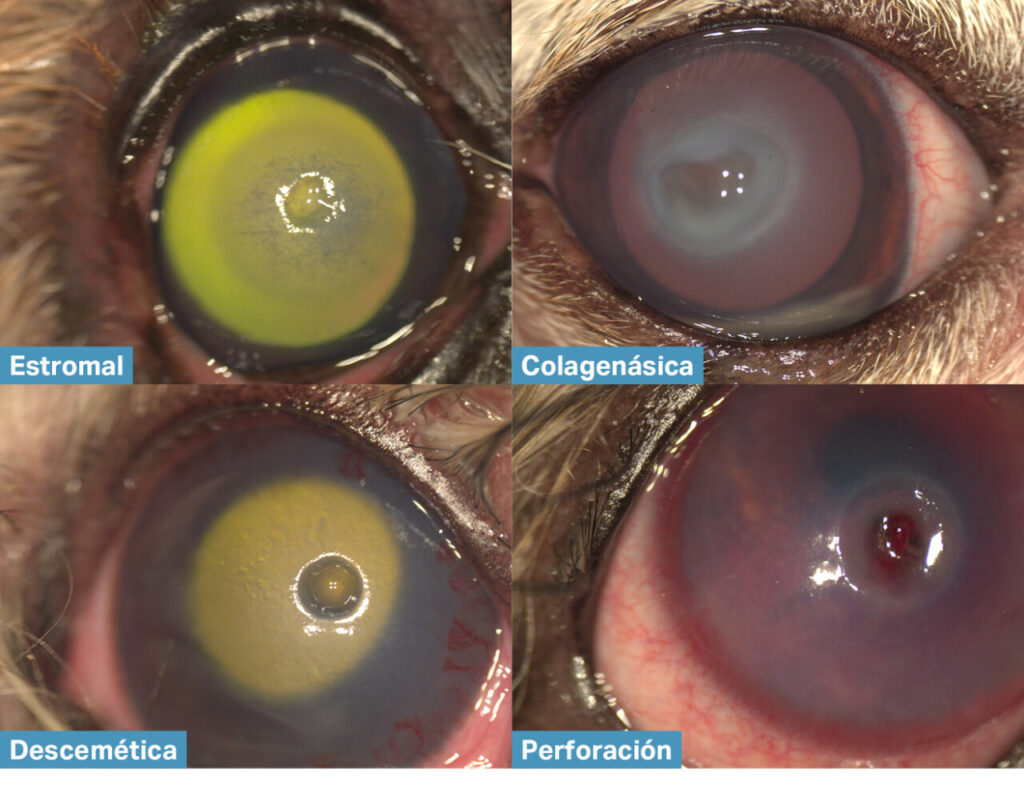
Las úlceras corneales representan una de las urgencias oftalmológicas más frecuentes en la práctica veterinaria. Sin embargo, no todas las úlceras tienen el mismo pronóstico ni responden de igual manera al tratamiento médico convencional. Se considera que una úlcera corneal es complicada cuando presenta una evolución desfavorable, implica una pérdida significativa del grosor estromal, cursa con infección activa, o bien está asociada a factores predisponentes no corregidos, u otras alteraciones oculares que agravan el pronóstico visual o amenazan la integridad del globo ocular.
Uno de los principales criterios para clasificar una úlcera como complicada es la ausencia de respuesta favorable al tratamiento tópico habitual en un periodo de 3 a 5 días, especialmente si se observa progresión de la lesión. Asimismo, la presencia de infección activa, bacteriana o micótica, obliga a un cambio en el enfoque terapéutico. Entre los agentes bacterianos más comúnmente aislados se encuentran Staphylococcus spp., Streptococcus spp. y Pseudomonas aeruginosa, este último especialmente agresivo y asociado con cuadros de colagenólisis rápida.
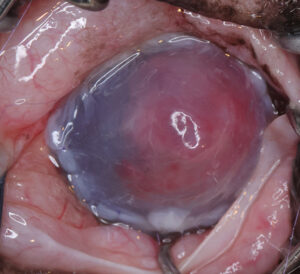
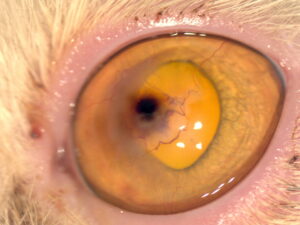
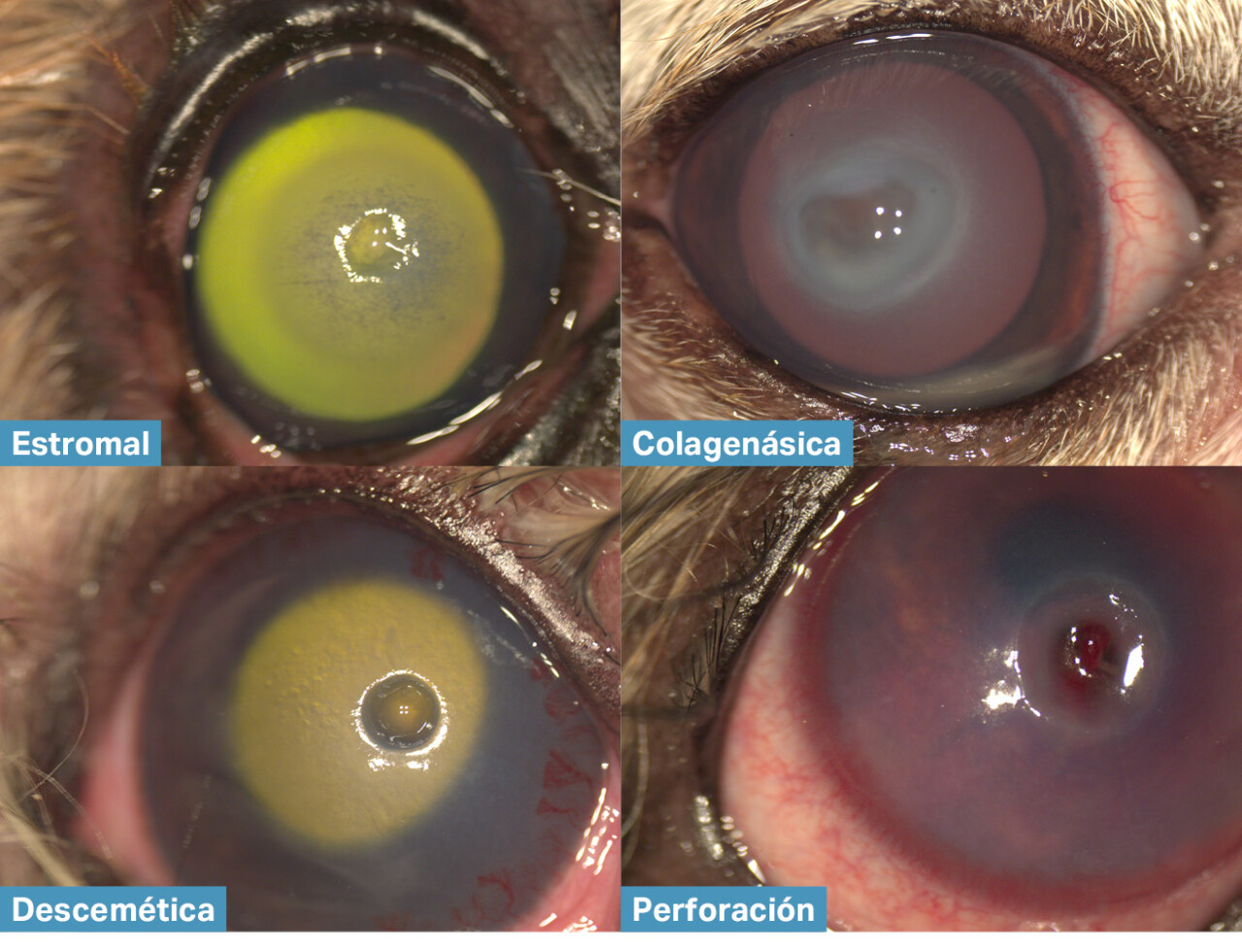
La queratomalacia, también conocida como melting corneal, es otra manifestación característica de las úlceras complicadas. Este fenómeno se debe a un desequilibrio entre las metaloproteinasas ( MMP) y los inhibidores de las mismas.
Las MMP son liberadas por neutrófilos, bacterias y células epiteliales, que degradan rápidamente el estroma corneal y le dan un aspecto gelatinoso y reblandecido. La progresión del melting puede conducir a la perforación corneal en cuestión de horas, lo cual constituye una urgencia quirúrgica (imagen 1).
Además de la infección y la profundidad de la lesión, la aparición de uveítis anterior secundaria, evidenciada por miosis, flare, hipopión o fibrina en cámara anterior, es indicativa de una inflamación intraocular significativa que complica aún más el cuadro clínico. En algunos casos, también puede observarse hipertensión ocular secundaria o, por el contrario, hipotensión como signo de uveítis.
Por otro lado, la presencia de factores predisponentes no corregidos —como el entropión, la triquiasis o cilios ectópicos, los defectos palpebrales, tumores palpebrales, el lagoftalmos, la disminución del parpadeo fisiológico o la queratoconjuntivitis seca— perpetúa el daño corneal e impide la cicatrización adecuada. Del mismo modo, alteraciones de la inervación corneal (úlcera neurotrófica) o procesos inmunomediados pueden intervenir en la cronicidad del proceso.
Finalmente, se debe considerar la localización de la lesión y el tipo de paciente. Las úlceras situadas en el eje visual central tienen una mayor repercusión funcional y suelen ser motivo de intervención quirúrgica para preservar la transparencia corneal. Animales braquicéfalos, gatos, pacientes geriátricos o inmunocomprometidos requieren una atención especial por su mayor susceptibilidad a complicaciones.
En resumen, las úlceras corneales complicadas constituyen un grupo heterogéneo de lesiones que comparten una evolución atípica o grave, y que requieren un diagnóstico preciso, la identificación de las causas subyacentes y, en muchos casos, un abordaje quirúrgico temprano para preservar la integridad ocular y la visión.
Valoración diagnóstica: qué no puede faltar
Una evaluación completa permite clasificar correctamente la úlcera y decidir el abordaje más adecuado. Además de los métodos aplicables a las úlceras corneales simples o no complicadas, es fundamental contar con las siguientes opciones.
Citología corneal
Realizada generalmente con citobrush bajo anestesia tópica, permite identificar la presencia de bacterias, hongos, neutrófilos degenerados y cuerpos extraños. Es una herramienta de diagnóstico rápido e imprescindible en úlceras complicadas.
Lámpara de hendidura
La biomicroscopía es clave para evaluar:
- Profundidad de la úlcera.
- Presencia de secuestros corneales, edema estromal, neovascularización e infiltrado celular.
- Extensión y localización anatómica.
- Signos de melting (líquido turbio o gelatinización del estroma).
- Alteraciones de la cámara anterior (precipitados queráticos, hipopión, fibrina).
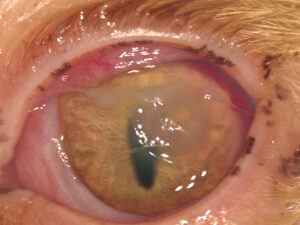
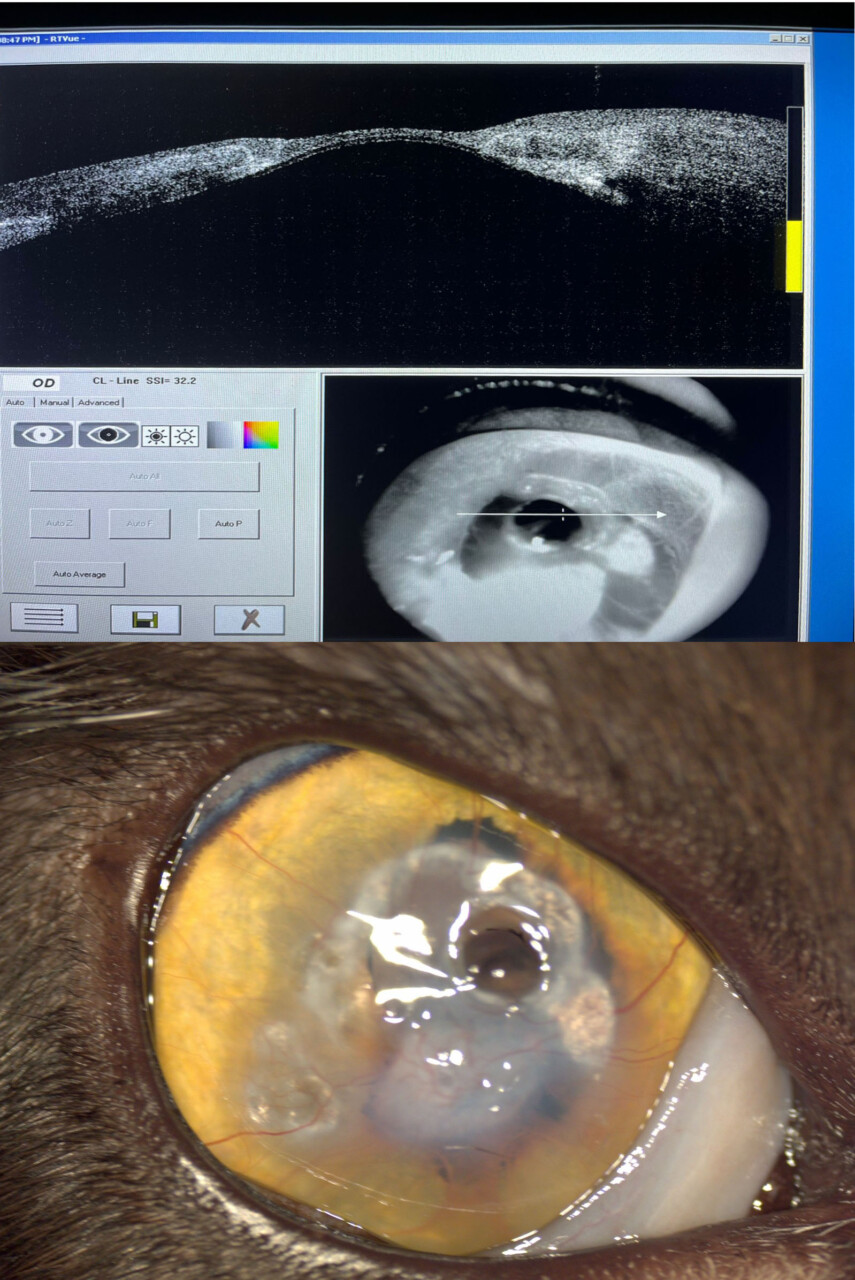
Tomografía de coherencia óptica corneal
La OCT ha revolucionado el diagnóstico por imagen de la córnea (imagen 2). Permite:
- Medir con precisión el grosor corneal y evaluar el riesgo de perforación.
- Monitorizar la evolución del injerto posquirúrgico.
- Evaluar secuestros, infiltrados estromales o edema en profundidad.
Neurooftalmología
En algunas razas (ej. braquicéfalos, lagomorfos, bulldogs), un componente neurológico puede dificultar la cicatrización. Pruebas como el reflejo palpebral, el test de sensibilidad corneal y la valoración del reflejo de amenaza pueden detectar déficits trigeminales.
Corregir la causa primaria
Antes de plantear la cirugía, debe corregirse o estabilizarse la causa subyacente:
- Triquiasis, entropión, distiquiasis, dermoides, secuestros corneales: requieren corrección quirúrgica previa o simultánea.
- Defectos lagrimales: deben valorarse con test de Schirmer I, y valoración de la conjuntiva, presencia de secreciones mucoides, tiempo de ruptura de la película lagrimal, interferometría y meibografia.
- Infecciones activas: se recomienda iniciar el tratamiento antibiótico o antifúngico de amplio espectro basado en cultivo/citología.
- Déficits neurológicos: a veces se benefician de medidas como lentes de contacto terapéuticas, suero autólogo o tarsorrafia temporal.
Tratamiento quirúrgico de las úlceras corneales complicadas
Cuando la evolución clínica de una úlcera corneal complicada es desfavorable a pesar del tratamiento médico intensivo, o cuando la integridad estructural del globo ocular se encuentra comprometida —como en casos de adelgazamiento estromal grave, descemetocele o perforación corneal— es necesario recurrir a la intervención quirúrgica.
El objetivo principal del tratamiento quirúrgico es proporcionar soporte tectónico, preservar la integridad ocular y, en la medida de lo posible, mantener o restaurar la transparencia corneal para preservar la visión.
Las técnicas quirúrgicas disponibles se pueden clasificar en tres grandes grupos: colgajos conjuntivales, injertos de biomateriales y técnicas de transposición corneoconjuntival.
Colgajos conjuntivales
Los colgajos conjuntivales representan una opción quirúrgica accesible y eficaz en muchos casos de úlcera profunda o de evolución crónica. Estas técnicas permiten aportar vascularización directa al estroma corneal, lo cual favorece la resolución de procesos infecciosos, mejora la oxigenación tisular y proporciona factores tróficos esenciales para la cicatrización.
Existen varios tipos de colgajos conjuntivales, cuya indicación varía según la localización y la extensión de la lesión:
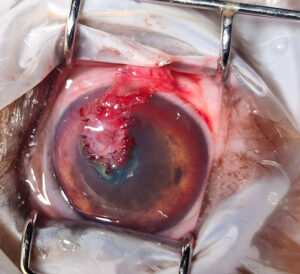
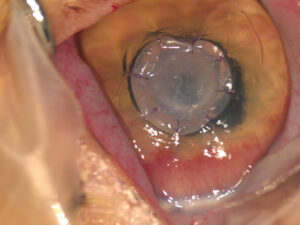
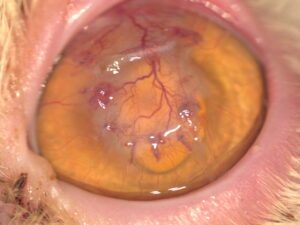
- Colgajo pediculado dorsal o ventral: indicado principalmente en úlceras periféricas o en defectos profundos. Se mantiene la vascularización a través del pedículo conjuntival, lo cual facilita su integración (imagen 3).
- Colgajo tipo Hood o en bolsillo: empleado para lesiones periféricas que no requieren cobertura central. Su diseño permite proteger la zona ulcerada sin cubrir el eje visual.
Imagen 3. Úlcera descemética resuelta mediante un colgajo pediculado conjuntival en un paciente diabético.
Entre las ventajas de estas técnicas destacan su bajo coste y la buena tolerancia por parte del paciente. No obstante, presentan como principal inconveniente la pérdida temporal o definitiva de transparencia corneal en la zona del injerto, lo cual puede limitar la recuperación visual si el eje óptico se ve comprometido. El grosor del injerto es limitado por lo que, según la profundidad de la lesión, puede ser insuficiente su soporte tectónico1.
Injertos de biomateriales
En casos donde se desea un mayor grado de transparencia posoperatoria, y se dispone de la experiencia adecuada, pueden utilizarse distintos biomateriales. Estos injertos actúan como soportes tectónicos temporales o definitivos, y algunos de ellos favorecen la regeneración del estroma corneal de forma más ordenada y con menor respuesta inflamatoria.
Submucosa intestinal porcina
Este material biológico reabsorbible proporciona un soporte provisional sobre el que se organiza la regeneración estromal. Su uso está indicado en úlceras profundas y perforación. Presenta buena biocompatibilidad y favorece la epitelización corneal.
Submucosa de vejiga urinaria porcina
Ofrece mayor transparencia inicial en comparación con la submucosa intestinal. Se asocia con una respuesta cicatricial más limpia, con menor neovascularización y buena integración tisular. Puede ser útil en lesiones centrales donde se desea optimizar el pronóstico visual.
Membrana amniótica
La membrana amniótica es un biomaterial biológico de origen bovino, disponible en dos presentaciones: liofilizada y fresca congelada:
- La versión liofilizada se presenta en láminas o discos de distintos tamaños, no requiere conservación en frío y debe ser rehidratada antes de su aplicación quirúrgica.
- En cambio, la forma fresca congelada se comercializa en láminas adheridas a un papel de nitrocelulosa, conservadas en medio de cultivo, y mantiene mejor la integridad estructural y funcional del tejido, incluyendo su cara epitelial y estromal, lo que potencia su integración sobre la córnea.
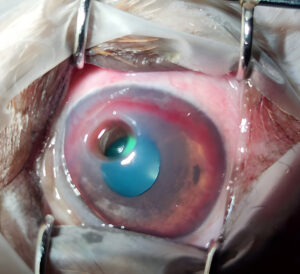
Esta membrana presenta propiedades epiteliotróficas, antiinflamatorias, inmunomoduladoras, antifibróticas, antiproteasas y antiangiogénicas, por lo que se indica especialmente en úlceras colagenasas debido a su capacidad para inhibir la actividad de enzimas proteolíticas, pero también se ha empleado con éxito en úlceras de distintos espesores, descemetoceles, pequeñas perforaciones corneales (menores de 3 mm), queratectomías por dermoides o neoplasias, quemaduras químicas, secuestros corneales y otros procesos ulcerativos complejos (imágenes 4 y 5).
Puede colocarse en monocapa o multicapa, según el tamaño y profundidad del defecto. La versión fresca congelada tiene una cara epitelial y una cara estromal, que está adherida al papel de soporte, que normalmente es la que se coloca sobre el defecto corneal para que se integre con mayor facilidad.
En un estudio multicéntrico de Costa et al. con 111 perros de 22 razas (66 % braquicéfalos), se obtuvo una tasa de éxito anatómico del 99 % y éxito visual del 97,4 %, incluso en casos complejos como úlceras colagenasas profundas, descemetoceles y perforaciones pequeñas2.
Imagen 4. Gran perforación corneal con signos de queratomalacia tratada con injerto de membrana amniótica fresca congelada.
Imagen 5. Úlcera estromal colagenásica en un gato resuelta mediante injerto de membrana amniótica liofilizada.
Córnea
Los injertos corneales pueden ser homólogos o heterólogos, y clasificarse según su espesor en penetrantes (espesor completo) o lamelares (espesor parcial), y según su estado en frescos o congelados. Debido a las limitaciones logísticas, los más empleados en la práctica veterinaria son los injertos corneales congelados, ya que la disponibilidad de córneas frescas está restringida por la escasez de bancos de ojos en centros veterinarios.
La córnea donante debe proceder de un paciente sin enfermedad ocular ni patología sistémica infecciosa o tumoral. El tejido se almacena habitualmente a –20 °C, con el globo ocular completo, enucleado en condiciones estériles y conservado con antibióticos tópicos de amplio espectro (usualmente una combinación de triple antibiótico). Al carecer de epitelio y endotelio viables, la respuesta inmunológica del receptor es menor, lo que reduce el riesgo de rechazo frente a los injertos frescos, aunque a costa de una menor recuperación de transparencia corneal.
Estos injertos ofrecen un excelente soporte tectónico, de manera que son especialmente útiles en el tratamiento de perforaciones corneales superiores a 3 mm, defectos estromales profundos y secuestros corneales. El botón donante debe ser 0,5–1 mm mayor que el lecho receptor y se adapta con precisión mediante el uso de trépanos corneales, lo que permite ajustar el injerto a la localización, profundidad y extensión del defecto.
Se describe una tasa de éxito anatómico del 86 % y visual del 82 %2 con buenos resultados clínicos en las indicaciones mencionadas.
Entre las limitaciones destacan la necesidad de disponibilidad de tejido corneal, el requerimiento de técnica quirúrgica avanzada, el uso de viscoelásticos intraoperatorios, y la necesidad de un manejo posoperatorio intensivo, que puede incluir el uso de inmunomoduladores tópicos o sistémicos para minimizar la respuesta inflamatoria y favorecer la integración del injerto.
Biocórnea
La biocórnea es un biomaterial acelular derivado del estroma corneal porcino, diseñado como alternativa al tejido corneal humano o canino. Se comercializa en forma de discos liofilizados de 10 mm de diámetro, con espesores que oscilan entre 200 y 600 μm. Los formatos más utilizados en oftalmología veterinaria, según Santillo y Lavaud, son los de 300-450 μm, ya que ofrecen un adecuado equilibrio entre grosor y manejabilidad3-4.
Antes de su implantación, debe rehidratarse el disco en solución estéril, adaptarse con precisión al tamaño del defecto corneal; los bordes se suturan al estroma receptor. Es fundamental realizar una queratectomía cuidadosa y eliminar completamente el tejido necrótico antes de la colocación del injerto, con el fin de minimizar el riesgo de dehiscencia o integración incompleta.
Los estudios disponibles reportan una tasa de retención de la visión del 90 % en el tratamiento de descemetoceles y perforaciones corneales. No obstante, en un 22 % de los casos se ha descrito una reacción inmunológica adversa, caracterizada por vascularización intensa, protrusión del injerto y edema corneal marcado, lo que requirió la administración de inmunomoduladores tópicos para controlar la inflamación y evitar el fracaso del injerto.
La biocórnea constituye una alternativa útil cuando no se dispone de tejido corneal donante, aunque su comportamiento inmunológico debe tenerse en cuenta, especialmente en pacientes con antecedentes de inflamación ocular crónica.
Transposición corneoconjuntival (CCT)
La transposición corneoconjuntival es una técnica quirúrgica en la que se desliza un fragmento de córnea y conjuntiva adyacente desde un cuadrante sano del mismo paciente hacia la zona del defecto corneal. Al tratarse de un injerto autólogo, el riesgo de rechazo es nulo.
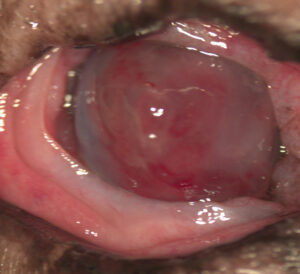
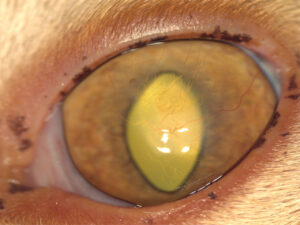
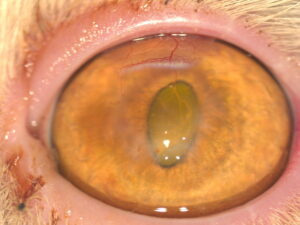
Está indicada principalmente en úlceras estromales profundas, descemetoceles y perforaciones corneales pequeñas de localización central o paracentral. También se ha descrito su uso en casos de queratoconjuntivitis seca, degeneraciones corneales, secuestros corneales profundos (imagen 6) y en pacientes geriátricos.
Imagen 6. Secuestro corneal profundo en un gato exótico, resuelto mediante transposición corneoconjuntival (CCT).
La tasa de éxito publicada alcanza el 97 %5 con buenos resultados en cuanto a transparencia corneal, aunque razas como el Pug presentan peores resultados, especialmente en casos de perforación. Gogova et al. informan de un 96 % de éxito en úlceras profundas y perforaciones, con una opacidad corneal leve-moderada en el 62 % de los casos6.
Requiere habilidades avanzadas en microcirugía ocular, ya que la correcta disección del plano de queratectomía es crítica. Se ha descrito como complicación intraoperatoria frecuente la rotura del injerto a nivel conjuntival o limbal. Una estimación inadecuada del tamaño del injerto puede llevar a movilizar principalmente conjuntiva, lo que reduce el soporte tectónico, aumenta el riesgo de retracción y compromete la transparencia corneal.
Entre las complicaciones posoperatorias se incluyen retracción del injerto, dehiscencia de sutura, reperforación, pigmentación corneal y queratomalacia del injerto.
Discusión: individualizar para preservar visión
El manejo de las úlceras corneales complicadas continúa siendo un reto clínico considerable, que exige una aproximación terapéutica individualizada con el objetivo último de preservar la integridad ocular y, cuando es posible, la visión funcional. La clave del éxito radica en varios pilares fundamentales:
- Diagnóstico precoz y preciso, que permita identificar no solo la presencia de la lesión corneal, sino también su profundidad, extensión y evolución dinámica.
- Identificación y corrección de la causa primaria, sin lo cual cualquier tratamiento está destinado a la recidiva o al fracaso terapéutico.
- Selección adecuada de la técnica quirúrgica, ajustada a la profundidad del defecto corneal, a su localización (paracentral o axial, por ejemplo), a la estabilidad de la córnea adyacente, y el estado general del paciente.
No existe una única solución quirúrgica válida. En muchos casos, la combinación de técnicas —por ejemplo, el empleo de membranas biológicas junto a colgajos conjuntivales o transposiciones corneo-conjuntivales— puede ofrecer resultados más fiables y seguros. La terapia médica intensiva antes y después de la intervención es igualmente determinante para estabilizar la superficie ocular y minimizar complicaciones como infecciones secundarias o colagenólisis progresiva.
Además, factores como la experiencia del cirujano, la disponibilidad de equipamiento quirúrgico específico, la variedad de biomateriales en el centro, y el compromiso del tutor en cuanto al cumplimiento del tratamiento y las revisiones, pueden modificar sustancialmente el pronóstico. La educación del tutor sobre la importancia del tratamiento precoz y sostenido es, por tanto, una parte integral del manejo clínico.
Conclusión
Las úlceras corneales complicadas representan un desafío clínico frecuente en oftalmología veterinaria, pero los avances en diagnóstico y terapéutica han transformado radicalmente su pronóstico. El desarrollo e incorporación de nuevos biomateriales, así como la evolución de las técnicas microquirúrgicas y reconstructivas, permiten hoy en día conservar ojos y visión en casos que, hasta hace algunos años, se consideraban sin solución viable.
Una aproximación sistemática y estructurada, basada en un diagnóstico detallado, la elección razonada de técnicas quirúrgicas y el uso racional de los fármacos, constituye la mejor estrategia para ofrecer una solución terapéutica eficaz y personalizada.
Destaca también el papel creciente de tecnologías diagnósticas avanzadas como la tomografía de coherencia óptica (OCT), que permite una evaluación no invasiva y en tiempo real del espesor corneal y del estado del estroma subyacente. Esta herramienta ofrece una valoración objetiva, repetible y cuantificable, esencial para seleccionar el momento y la técnica quirúrgica óptima, monitorizar la progresión de la cicatrización y ajustar la terapia médica en función de la evolución clínica.
En definitiva, el enfoque actual frente a las úlceras corneales complicadas exige una combinación de ciencia, experiencia clínica y recursos diagnósticos y terapéuticos avanzados, siempre con el objetivo prioritario de preservar la visión y mejorar la calidad de vida del paciente.
Bibliografía:
- Hartley C, Hendrix DVH. Diseases and surgery of the canine conjunctiva and nictitating membrane. En: Gelatt KN, Gilger BC, Kern TJ, editores. Veterinary Ophthalmology. 6th ed. Hoboken: Wiley-Blackwell; 2021. p. 1059–1062.
- Lacerda RP, Pena Gimenez MT, Laguna F, Costa D, Ríos J, Leiva M. Corneal grafting for the treatment of full-thickness corneal defects in dogs: a review of 50 cases. Vet Ophthalmol. 2017;20(3):222–231. doi:10.1111/vop.12392.
- Lavaud A, Kowalska ME, Voelter K, Pot SA, Rampazzo A. Penetrating keratoplasty in dogs using acellular porcine corneal stroma (BioCorneaVet™): a prospective pilot study of five cases. Vet Ophthalmol. 2021;24(5):543–553. doi:10.1111/vop.12884
- Santillo D, Mathieson I, Corsi F, Göllner R, Guandalini A. The use of acellular porcine corneal stroma xenograft (BioCorneaVet™) for the treatment of deep stromal and full thickness corneal defects: A retrospective study of 40 cases (2019–2021). Vet Ophthalmol. 2021;24(5):469–483. doi:10.1111/vop.12927
- Cebrian P, Escanilla N, Lowe RC, Dawson C, Sanchez RF. Corneo-limbo-conjunctival transposition to treat deep and perforating corneal ulcers in dogs: A review of 418 eyes and corneal clarity scoring in 111 eyes. Vet Ophthalmol. 2021;24(1):48–58. doi:10.1111/vop.12833
- Gogova S, Leiva M, Ortillés Á, Lacerda RP, Seruca C, Laguna F, Crasta M, Ríos J, Peña MT. Corneoconjunctival transposition for the treatment of deep stromal to full-thickness corneal defects in dogs: A multicentric retrospective study of 100 cases (2012–2018). Vet Ophthalmol. 2020;00:1–10. doi:10.1111/vop.12740