Imágenes cedidas por la autora
Anamnesis e historia clínica
El motivo de consulta fue la presencia de prurito crónico no estacional, acompañado de infecciones cutáneas y episodios recurrentes de otitis externa. La sintomatología se inició aproximadamente a los 18 meses de edad, momento en el que su veterinario habitual estableció un diagnóstico de alergia no especificada.
Los signos clínicos comenzaron con eritema y prurito progresivos y, con el paso del tiempo, aparecieron lesiones pustulares y costrosas compatibles con foliculitis bacteriana secundaria, así como episodios repetidos de otitis externa. La intensidad del prurito fue aumentando, hasta alcanzar un valor de 7–8/10 en la escala PVAS (Pruritus Visual Analog Scale) en el momento de la consulta; también se produjo un incremento en la frecuencia de los brotes de pioderma y otitis.
Durante estos episodios, los tutores referían una respuesta transitoria a tratamientos previos basados en glucocorticoides, oclacitinib y diversos antibióticos sistémicos (amoxicilina, cefalexina y ciprofloxacino), así como tratamientos tópicos (polimixina B y gentamicina). Todos ellos se administraron durante periodos cortos debido a las dificultades en la administración oral y tópica, lo que generaba una elevada frustración por parte de los tutores. Esta limitación, a la que se añadieron los problemas a la hora de realizar baños frecuentes, condicionó un bajo cumplimiento terapéutico a largo plazo y probablemente contribuyó a la recurrencia de los signos clínicos.
No se recogieron otros antecedentes clínicos relevantes. El paciente vivía en una casa con jardín, sin convivencia con otros animales. El protocolo antiparasitario consistía en la aplicación de un spot on a base de fipronilo cada 2–3 meses. La alimentación se basaba en un pienso comercial de gama alta de mantenimiento. Los baños con champú de clorhexidina al 3 % se realizaban de forma irregular, intentándolo aproximadamente cada 3–4 semanas, y el último había sido dos semanas antes de la consulta. Tras los baños, se llevaban a cabo limpiezas óticas con un producto ceruminolítico.
Los tutores no presentaban signos compatibles con zoonosis. En la última semana previa a la consulta, las lesiones cutáneas del perro se volvieron más evidentes, protruyentes y firmes, lo que incrementó la preocupación de los tutores.
Exploración clínica
En la exploración física general no se detectaron alteraciones significativas, salvo una leve linfoadenopatía periférica y un ligero sobrepeso.
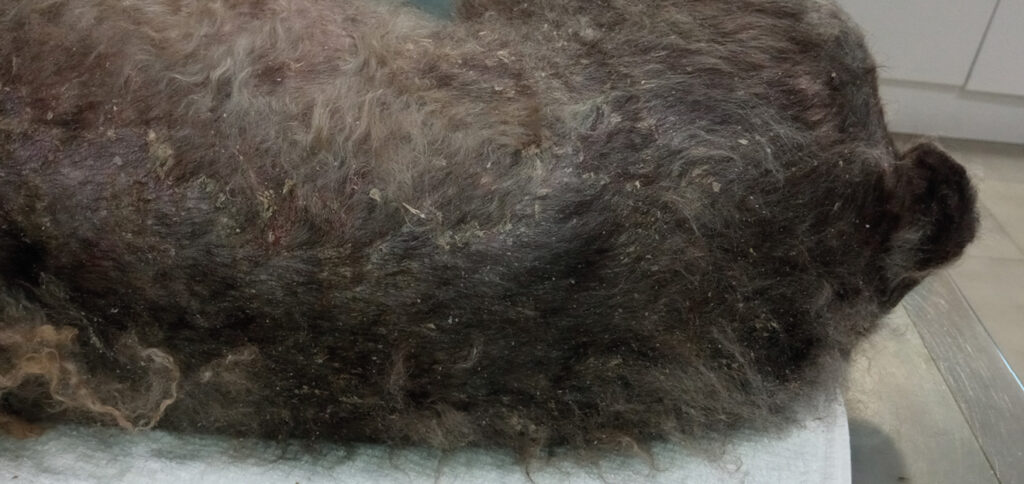
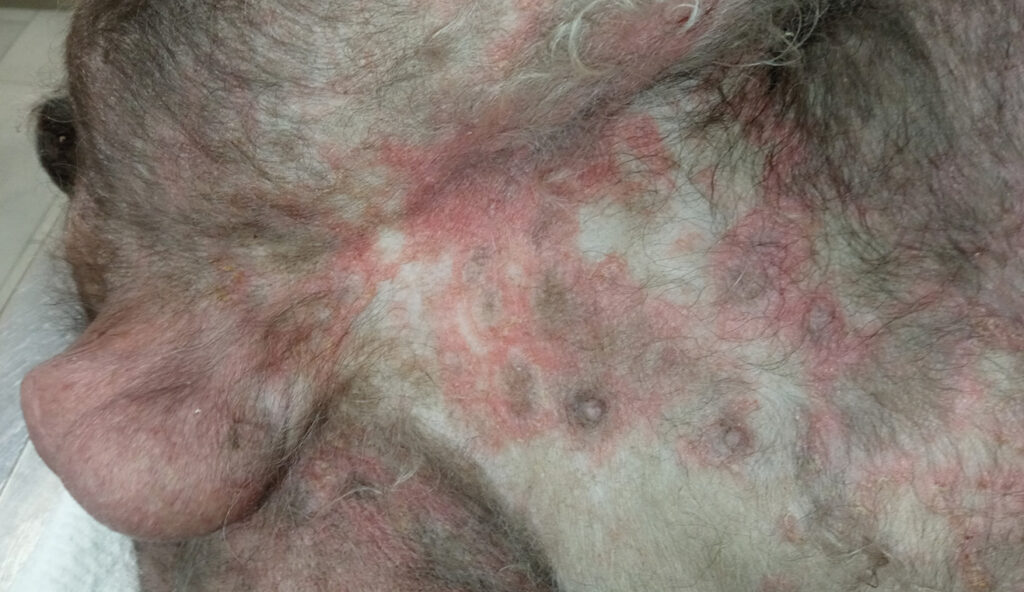
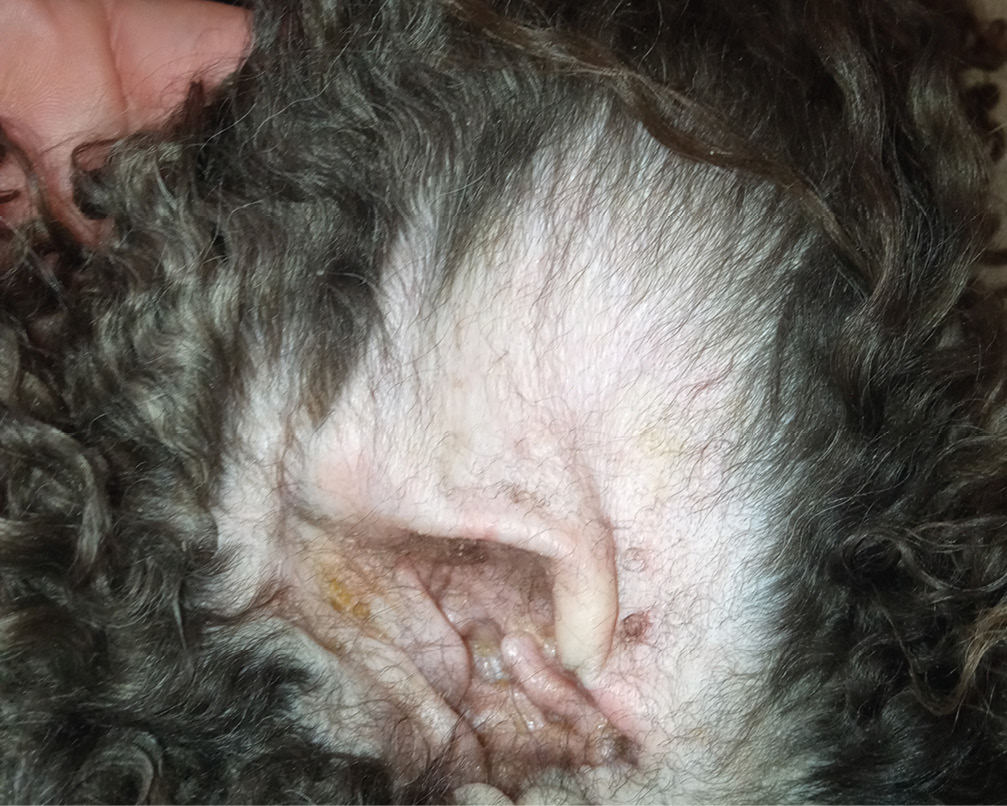
La exploración dermatológica reveló eritema generalizado, alopecia-hipotricosis, abundantes lesiones pustulares, collaretes epidérmicos y descamación difusa, con predominio a nivel troncal. Asimismo, se observaron lesiones nodulares focales en las regiones laterales del tórax y una otitis externa bilateral eritematosa y ceruminosa (imágenes 1–4).
El cuadro clínico era complejo debido a su carácter crónico y a la coexistencia de múltiples patrones dermatológicos: patrón eritematoso-pruriginoso, patrón pustular con collaretes epidérmicos, patrón alopécico y, de forma localizada, patrón nodular. De acuerdo con la historia clínica y la evolución descrita, el patrón eritematoso-pruriginoso fue probablemente el inicial, mientras que los restantes se desarrollaron como complicaciones secundarias.
Diagnóstico diferencial
Teniendo en cuenta el inicio y la evolución del cuadro clínico, se consideró como principal hipótesis diagnóstica un proceso de hipersensibilidad subyacente, como dermatitis alérgica alimentaria o ambiental.
La presencia de pústulas, collaretes y nódulos cutáneos hizo necesario considerar una foliculitis-forunculosis de origen bacteriano, parasitario (demodicosis) o fúngico (dermatofitosis). Esta última, aunque poco habitual, en ocasiones puede presentarse con estas lesiones clínicas.
Por la raza, la edad, la condición corporal y las lesiones observadas, se consideró oportuno descartar un componente endocrino, como hipotiroidismo, como posible factor complicante debido a su efecto inmunosupresor sobre la piel.
Dado que el paciente residía en una zona endémica de leishmaniosis, se incluyó esta enfermedad en el diagnóstico diferencial por su posible impacto sobre el sistema inmunitario. Aunque menos probable por la evolución clínica, también se tuvieron en cuenta dermatosis pustulares estériles, como el pénfigo foliáceo, y se consideró poco probable el origen neoplásico de las lesiones nodulares.
Pruebas diagnósticas
El examen con lámpara de Wood no evidenció fluorescencia en las lesiones evaluadas. Los raspados cutáneos profundos y el examen tricográfico permitieron descartar demodicosis y no mostraron alteraciones estructurales compatibles con dermatofitosis, aunque se observó tricoptilosis secundaria al prurito/rascado.
La citología de una pústula intacta y de collaretes epidérmicos reveló abundantes neutrófilos polimorfonucleares (PMNN) y cocos intra y extracelulares. En las lesiones nodulares se observaron PMNN y macrófagos, con menor cantidad de cocos intracelulares. No se identificaron células sugestivas de neoplasia. La citología ótica mostró un leve sobrecrecimiento de Malassezia sp. y cocos.
El cultivo bacteriano de una pústula intacta identificó Staphylococcus epidermidis meticilina sensible, con resistencia a tetraciclina y oxitetraciclina.
La analítica sanguínea completa (hemograma, bioquímica y perfil tiroideo) se encontró dentro de los valores de referencia. La serología frente a Leishmania infantum fue negativa y el proteinograma mostró una leve gammapatía policlonal, probablemente asociada al proceso infeccioso cutáneo.
El ensayo dietético con una dieta hidrolizada estricta durante dos meses, seguido de provocación, no apoyó un origen alimentario del cuadro clínico. A la vista de los resultados obtenidos, no se consideró necesario realizar un examen histopatológico para descartar las demás opciones de origen estéril y neoplásico planteadas en el diferencial.
Diagnóstico final
Dermatitis atópica canina asociada a foliculitis-forunculosis bacteriana secundaria y otitis externa no complicada.
Tratamiento instaurado
Para el tratamiento del pioderma se intentó instaurar un protocolo tópico con champú antiséptico a base de peróxido de benzoilo dos veces por semana, asociado a la aplicación diaria de una espuma con clorhexidina con el objetivo de potenciar el tratamiento y espaciar los baños.
Dada la presencia de una infección bacteriana profunda y considerando el resultado del cultivo y antibiograma, se optó por un tratamiento antibiótico con cefovecina por vía subcutánea (8 mg/kg dosis única con duración de 14 días) debido a la imposibilidad de los tutores para administrar medicación oral.
Para el control del prurito se inició tratamiento con lokivetmab (1,3 mg/kg por vía subcutánea), con la idea de valorar la evolución y la necesidad de repetir la dosis. Se informó a los tutores de que se trataba de un anticuerpo monoclonal dirigido al control del prurito, sin efecto antiinflamatorio directo.
Se reforzó el protocolo antiparasitario externo mediante el uso combinado de un collar repelente y un spot on mensual, además de desparasitaciones internas periódicas. Se recomendó una dieta monoproteica enriquecida con ácidos grasos esenciales para favorecer la función barrera cutánea y ayudar a modular la respuesta inflamatoria e inmunitaria de la piel.
El tratamiento de la otitis consistió en la limpieza ótica en consulta y la aplicación de un gel ótico de acción prolongada a base de florfenicol, terbinafina y acetato de betametasona.
Evolución y seguimiento
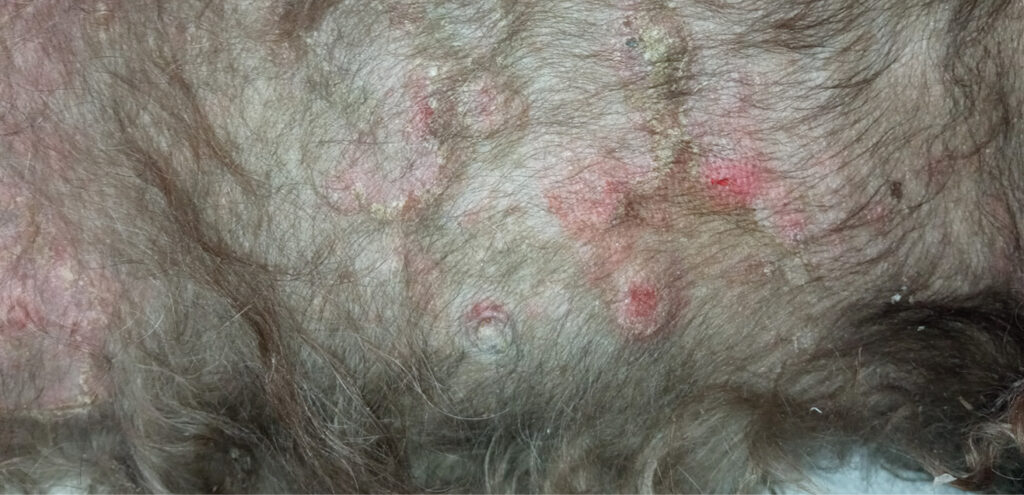
La respuesta clínica fue muy favorable. A los 14 días se redujo el prurito hasta valores de 3–4 en la escala PVAS y quedaban algunas lesiones presentes, pero muy controladas. Las lesiones pustulares y los nódulos habían desaparecido, mientras que persistían algunos collaretes epidérmicos residuales y una leve descamación. El aspecto del manto piloso mejoró de forma notable (imágenes 5 y 6).
La citología cutánea de control mostró escasos neutrófilos y cocos extracelulares, y la citología ótica fue normal en ambos oídos. Se decidió mantener el tratamiento tópico con champú y espuma y programar una nueva revisión a las dos semanas.
A los 30 días del diagnóstico, el paciente se mantenía estable, aunque se observó un incremento moderado del prurito (PVAS 4–5/10), por lo que se recomendó continuar con lokivetmab cada 3–4 semanas según necesidad. Asimismo, se planteó la realización futura de pruebas intradérmicas con vistas a instaurar inmunoterapia específica que pudiera ayudar a controlar el proceso.
Un año después del diagnóstico, el paciente continúa estable, con administración de lokivetmab a intervalos de 1–2 meses según necesidad, junto con dieta, protocolo antiparasitario adecuado y baños mensuales con champú para pieles sensibles. La satisfacción del tutor llevó a una mejor confianza e implicación en el tratamiento y a un mejor cumplimiento terapéutico a largo plazo.
Discusión
La dermatitis atópica canina (DA) es una de las enfermedades dermatológicas crónicas más frecuentes en pequeños animales y representa un reto clínico significativo debido a su patogenia multifactorial, aún no completamente esclarecida, y a la elevada prevalencia de complicaciones secundarias asociadas.1-5 Se trata de una enfermedad compleja en la que confluyen una respuesta inmunitaria aberrante frente a alérgenos ambientales, alteraciones genéticamente determinadas de la barrera cutánea y desequilibrios del microbioma cutáneo.1-5
El prurito y el eritema constituyen los signos clínicos iniciales característicos de la DA. Cuando estos no se controlan de forma precoz y sostenida, pueden evolucionar hacia un estado de inflamación crónica que se manifiesta clínicamente mediante liquenificación, hiperpigmentación y un deterioro progresivo de la función barrera de la piel. Este contexto favorece la colonización y proliferación de microorganismos oportunistas, principalmente bacterias del género Staphylococcus y levaduras como Malassezia sp.1,3 En consecuencia, los piodermas superficiales y profundos recidivantes, así como las otitis externas recurrentes, constituyen hallazgos habituales en perros con DA y representan una de las principales causas de consulta dermatológica.1,3
El manejo terapéutico de la DA debe ser necesariamente multimodal y a largo plazo, con el objetivo de controlar de forma eficaz y sostenida el prurito y la inflamación cutánea, tratar adecuadamente las infecciones secundarias y restaurar la función barrera de la piel.1-3,6 El control insuficiente del prurito es uno de los principales factores implicados en la recurrencia de las infecciones secundarias asociadas a la DA y constituye, además, una causa relevante de frustración tanto para el clínico como para el tutor.7
El caso presentado ilustra de forma clara esta problemática. El paciente mostraba un cuadro compatible con DA de evolución crónica, caracterizado por prurito intenso y persistente desde edades tempranas, seguido de episodios repetidos de pioderma superficial que progresaron hasta una foliculitis-forunculosis bacteriana, además de otitis externa recurrente. La respuesta parcial o transitoria a tratamientos antibióticos e inmunomoduladores previamente instaurados, junto con la rápida reaparición de los signos clínicos tras su suspensión, pone de manifiesto uno de los errores más frecuentes en el abordaje de estos casos: centrar el tratamiento exclusivamente en las infecciones secundarias sin un control adecuado y sostenido de la enfermedad primaria.
En el caso descrito, el control del prurito se llevó a cabo mediante la administración de lokivetmab como parte del manejo multimodal de la DA a largo plazo. La administración periódica de lokivetmab simplificó notablemente el protocolo terapéutico. El uso de este anticuerpo monoclonal permitió una reducción rápida y eficaz del prurito, lo que facilitó la resolución de las lesiones cutáneas y contribuyó de forma indirecta a disminuir la frecuencia de recaídas infecciosas. El empleo de lokivetmab se encuentra respaldado por las guías actuales como una opción terapéutica válida y segura para el control a largo plazo del prurito asociado a la DA.1-4,6,8,9
Desde un punto de vista práctico, la simplificación del plan terapéutico fue un factor clave para mejorar la adherencia al tratamiento y reducir la frustración del tutor. Muchos tutores de perros con enfermedades dermatológicas crónicas experimentan dificultades para mantener tratamientos diarios prolongados, especialmente cuando implican la administración de múltiples fármacos por vía oral o la combinación de protocolos tópicos complejos. La complejidad del tratamiento se asocia de forma directa con una mayor carga emocional y frustración del tutor, independientemente de la gravedad clínica del paciente. La reducción de la carga terapéutica favorece una mayor constancia en el seguimiento del plan establecido y, en consecuencia, mejores resultados clínicos a medio y largo plazo.7
Más allá de la elección concreta de un fármaco antipruriginoso, este caso pone de relieve que el objetivo fundamental en el manejo de la DA debe ser la interrupción del círculo vicioso prurito–inflamación–infección, independientemente de la herramienta terapéutica utilizada para lograrlo.1-3 Cuando este objetivo se alcanza, las lesiones cutáneas tienden a resolverse con mayor rapidez, las recaídas se espacian y se reduce la necesidad de tratamientos antibióticos repetidos, lo que beneficia tanto al paciente como al contexto global de uso responsable de antimicrobianos.10
En este sentido, los piodermas recurrentes no deben considerarse una entidad independiente, sino una consecuencia directa de una enfermedad subyacente mal controlada. En perros con DA, la inflamación crónica y el prurito perpetúan un círculo vicioso de daño cutáneo, colonización bacteriana y exacerbación clínica. La repetición continuada de este proceso incrementa el riesgo de infecciones más profundas, aumenta la necesidad de tratamientos antibióticos sistémicos y complica tanto el manejo clínico como la percepción del tutor sobre la evolución de la enfermedad.7-10 Por ello, las guías actuales insisten en la importancia de diagnosticar y tratar las infecciones secundarias basándose en citología, cultivo y antibiograma cuando esté indicado, integrando siempre estas medidas dentro de un plan global de control de la DA.10
En el caso descrito, la identificación citológica y microbiológica permitió confirmar la presencia de un pioderma bacteriano profundo meticilina sensible, lo que justificó el uso de cefovecina por vía subcutánea, adaptando el tratamiento a las limitaciones reales del tutor en cuanto a la administración oral. Este enfoque pragmático resulta fundamental en la práctica clínica diaria, ya que la falta de adherencia terapéutica constituye una de las principales causas de fracaso en el tratamiento de las dermatosis crónicas.7,10
Un aspecto frecuentemente infravalorado, pero esencial en el manejo de estos pacientes, es la comunicación con el tutor. La DA es una enfermedad crónica, sin curación definitiva, que requiere un compromiso terapéutico a largo plazo. La ausencia de información clara y realista genera expectativas irreales, frustración y, en muchos casos, abandono del tratamiento.7 En el caso presentado, los tutores mostraban una frustración significativa derivada de la dificultad para administrar tratamientos diarios, la recurrencia constante de las lesiones y la sensación de “no avanzar”. Explicar desde el inicio la naturaleza crónica de la enfermedad, los objetivos realistas del tratamiento y la importancia de controlar la causa primaria, y no únicamente las manifestaciones clínicas visibles, resulta clave para mejorar la adherencia y la satisfacción del tutor.7
La mejoría clínica sostenida observada en este paciente se acompañó de un cambio positivo en la percepción del tutor, lo que reforzó su implicación en el manejo a largo plazo. Esta relación bidireccional entre evolución clínica y confianza del tutor debe considerarse un componente adicional del tratamiento, especialmente en patologías dermatológicas crónicas que requieren ajustes terapéuticos continuos y seguimiento periódico.
En conclusión, este caso pone de manifiesto que los piodermas recurrentes en perros con dermatitis atópica reflejan, en la mayoría de los casos, un control insuficiente del prurito y de la inflamación subyacentes. El tratamiento eficaz de las infecciones secundarias es imprescindible, pero solo resulta exitoso a largo plazo si se acompaña de un manejo adecuado de la enfermedad primaria, con un control sostenido del prurito y la inflamación, opciones terapéuticas individualizadas y una comunicación clara y empática con el tutor. Un enfoque multimodal, realista y adaptado a las circunstancias del paciente y del tutor permite reducir las recaídas, minimizar el uso de antibióticos, mejorar la calidad de vida del animal y disminuir de forma significativa la frustración asociada al manejo de la enfermedad.

 Annabel Dalmau
Annabel Dalmau