Miguel Gómez
Acred. AVEPA medicina interna
Imágenes cedidas por AniCura Abros Hospital Veterinario
La enteropatía perdedora de proteínas (EPP) es un síndrome que se caracteriza por una pérdida de albúmina y otras proteínas plasmáticas a través de la mucosa del tracto gastrointestinal que supera la capacidad de síntesis hepática, lo que da lugar a hipoalbuminemia1,2.
En este artículo abordamos la EPP canina, ya que este síndrome es mucho menos frecuente en gatos, en los que generalmente está asociado al linfoma gastrointestinal.
Esta patología puede afectar a cualquier raza y edad, aunque existen razas en las que se ha demostrado una mayor prevalencia, entre las que cabe destacar el yorkshire terrier (YT), border collie, pastor alemán, rotweiller o soft coated wheaten terrier (SCWT).3
Etiología y fisiopatología
La EPP se produce como consecuencia de una amplia variedad de patologías, entre las que se diferencian dos grandes grupos: enfermedades de la mucosa intestinal, que a su vez se dividen en erosivas y no erosivas, y enfermedad linfática (tabla 1)1-4:
- Las células de los capilares linfáticos de las vellosidades intestinales (conductos lácteos) se superponen formando una especie de válvulas que permiten la entrada de fluido intersticial, a la vez que evitan la salida de linfa. Cuando este sistema se altera, se produce la fuga de linfa (fluido rico en proteínas) hacia el intersticio y de este a la luz intestinal siguiendo un gradiente oncótico.
- Por otro lado, si tenemos una patología que afecta a la permeabilidad de la mucosa intestinal, también se va a producir un mayor paso de proteínas hacia la luz intestinal3.
| Tabla 1. Causas de enteropatía perdedora de proteínas en perros3. | |
| Alteraciones de la mucosa | Erosivas:
|
No erosivas:
|
|
| Infecciosas |
|
| Enfermedad linfática |
|
| Tabla extraída de Craven MD, Washabau, RJ. Comparative pathophysiology and management of protein-losing enteropathy. J Vet Intern Med. 2019 Mar;33(2):383-402. | |
Es importante tener en cuenta que, en los casos más graves de EPP, normalmente existe una combinación de varias de estas alteraciones que contribuyen a la pérdida masiva de proteínas hacia la luz intestinal.
Las causas más frecuentemente descritas en perros con EPP son la enteropatía crónica de origen inflamatorio (enteritis linfoplasmocitaria) y la linfangiectasia. En menos de un 10 % de los casos es consecuencia de la presencia de linfangitis granulomatosa o enfermedad de las criptas, mientras que otros tipos de enteropatía crónica/inflamatoria (eosinofílica, granulomatosa) rara vez son la causa.
Linfangiectasia intestinal (LI)
En la LI se produce una dilatación grave de los lácteos, que se rompen filtrando linfa hacia el intersticio y luz intestinal1,3,8:
- La LI primaria es una patología poco frecuente en el perro, de origen idiopático, aunque existe cierta predisposición racial (SCWT, lundehund noruego, YT, maltés y sharpei)8. El diagnóstico es de exclusión, y es muy complicado diferenciarla de la LI secundaria, ya que la propia linfa en el intersticio actúa como sustancia irritante y da lugar a inflamación y formación de granulomas.
- En el caso de la LI secundaria se produce un bloqueo de los capilares linfáticos de forma directa (neoplasia) o, más frecuentemente, de forma indirecta por la presencia de inflamación (enteropatía inflamatoria crónica)6,7.
Enteropatía inflamatoria crónica (EIC) (enteritis linfoplasmocitaria)
En los pacientes con EIC se produce pérdida de proteínas a través de las uniones intercelulares y excesiva exudación de la mucosa. A pesar de que esto provoca un aumento de las pérdidas intestinales de proteínas, rara vez da lugar a una hipoproteinemia grave, por lo que probablemente la presencia de alteraciones en las vellosidades, enfermedad linfática y/o de las criptas secundaria tengan un papel importante en estos casos1,3,4,5,6,7.
Linfangitis granulomatosa
Se trata de una patología poco frecuente en perros, que cursa con fiebre y dolor abdominal. Histológicamente, se caracteriza por la formación de granulomas constituidos por neutrófilos, macrófagos, células gigantes multinucleadas e inflamación linfoplasmocitaria alrededor de los vasos linfáticos1,3,9. Estas lesiones pueden afectar también al peritoneo y ganglios y vasos linfáticos torácicos y, en la mayoría de los casos, no se encuentra la etiología.
Enfermedad de las criptas intestinales
Se caracteriza por la presencia de dilataciones quísticas de las criptas, que contienen material proteináceo, detritus celulares y leucocitos. En algunos casos se describen como abscesos, sin embargo, no se ha demostrado su relación con ningún patógeno ni con la presencia de disbiosis intestinal1,2,3. Cuando estos quistes se rompen dan lugar a una pérdida importante de proteína hacia la luz intestinal.
Diagnóstico
Hipoalbuminemia
La presentación clínica habitual está relacionada con la presencia de hipoalbuminemia crónica, con signos como pérdida de peso, edema subcutáneo, ascitis, etc., asociados en algunos casos a alteraciones digestivas crónicas.
Las principales causas de hipoalbuminemia moderada-grave son una disfunción hepática grave (DH), nefropatía perdedora de proteínas (NPP), EPP o pérdida de proteínas al tercer espacio (piotórax/peritonitis, lesiones supurativas extensas, etc.). De este modo, en un paciente con hipoalbuminemia marcada, en ausencia de proteinuria grave (UPC <2, o incluso hasta 3,5), signos de DH (ácidos biliares pre y postprandiales normales) o efusiones inflamatorias, el diagnóstico más probable será una EPP (imagen 1).
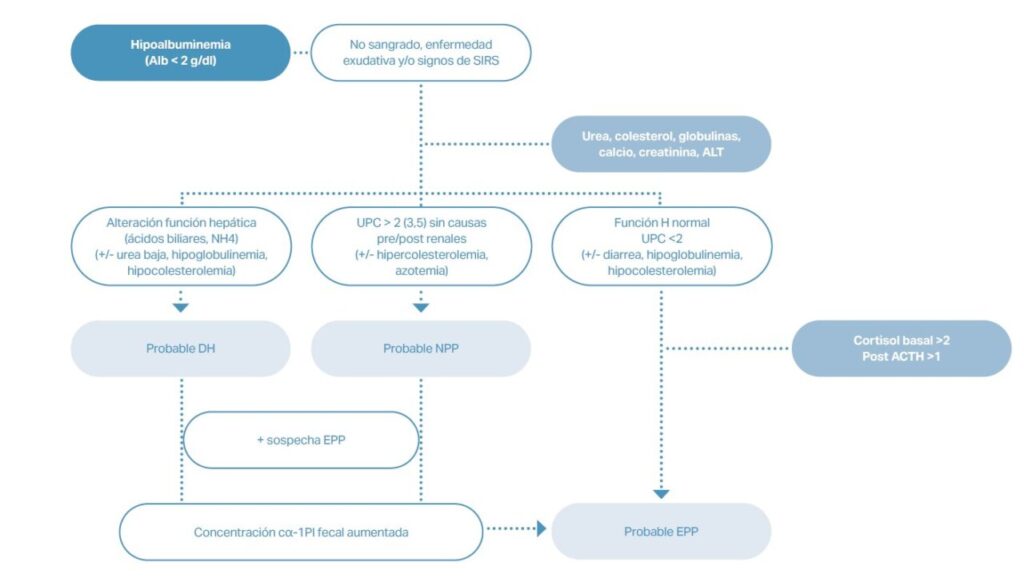
Una vez descartada una nefropatía perdedora de proteínas (NPP) y una disfunción hepática grave (DH), la causa de la hipoalbuminemia será probablemente una enteropatía perdedora de proteínas (EPP), si bien se debe descartar el hipoadrenocorticismo. En caso de confirmar una NPP o DH y de que exista sospecha clínica de EPP, la determinación de la cα-1Pl fecal puede ser de ayuda.
Una vez tenemos una sospecha elevada de que la pérdida de proteína tiene lugar a nivel gastrointestinal, en ausencia de endoparasitosis, debemos descartar un hipoadrenocorticismo (mediante la determinación del cortisol basal y/o post-estimulación con ACTH), ya que puede cursar con hipoalbuminemia y efusión abdominal, signos clínicos típicos de la EPP.
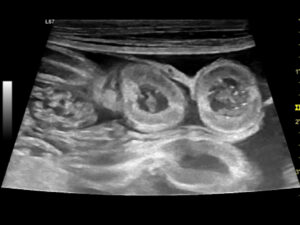
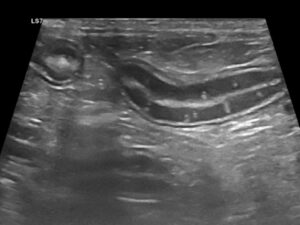
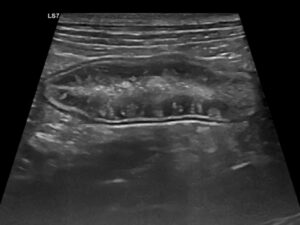
La ecografía abdominal es de gran ayuda, ya que la presencia de engrosamiento de la mucosa intestinal es frecuente en EII y linfoma intestinal difuso, mientras que la aparición de estriaciones hiperecogénicas en la mucosa se relaciona con la presencia de linfangiectasia en más del 90 % de los casos10 (imagen 2).
Además de la hipoalbuminemia, en EPP se han descrito con frecuencia hipoglobulinemia, hipomagnesemia e hipocalcemia.
Imagen 2. A y B) Ecografías de un bulldog francés de 8 años con signos clínicos compatibles con EPP, en las que se aprecian estriaciones hiperecogénicas en la mucosa, que en la mayoría de los casos se corresponden con linfangiectasias, que posteriormente se confirmaron mediante histopatología. C) Ecografía de una perra mestiza con hipoalbuminemia grave asociada a una enteropatía inflamatoria. Puede apreciarse una hiperecogenicidad marcada y difusa de la mucosa intestinal, así como la presencia de efusión abdominal.
Otros biomarcadores
La presencia de hipocobalaminemia es un hallazgo inconsistente a lo largo de la literatura en perros con EPP, aunque podría estar relacionado con mayor gravedad y peor pronóstico3. Por otro lado, se ha observado que la concentración sérica de cobalamina es un mejor marcador de enteropatía crónica que la de folatos11. Sin embargo, para identificar una verdadera deficiencia de cobalamina a nivel celular, es mucho más sensible la medición de ácido metilmalónico (metabolito de la cobalamina a nivel celular), cuya concentración aumenta cuando la cobalamina sérica es inferior a 400 pg/ml (rango de referencia: 271-759 pg/ml).
La determinación de la concentración sérica y fecal del inhibidor de la proteinasa alfa-1 canina (cα-1PI) y su ratio puede distinguir entre perros con enfermedad gastrointestinal moderada-grave con abscesos de criptas/dilatación de lácteos y perros con enfermedad leve-moderada sin dichas alteraciones, con una buena sensibilidad (56-92 %) y especificidad (67-81 %)16. De este modo, la determinación de la concentración fecal de cα-1PI puede ser una prueba de diagnóstico precoz de EPP o para la detección de EPP en pacientes con NPP o disfunción hepática concomitante.
La calprotectina y calgranulina-C son dos biomarcadores que parecen tener un gran potencial en el diagnóstico, manejo y pronóstico de las EC y las EPP17, si bien han de interpretarse junto con el resto de las pruebas. Actualmente no están disponibles en la mayoría de los laboratorios.
Se ha demostrado que los anticuerpos anti-neutrofílicos citoplasmáticos son un marcador precoz de EPP y NPP en perros de raza SCWT capaz de predecir la hipoalbuminemia, de media 2,4 años antes de su aparición18. Este análisis tampoco está actualmente disponible en la clínica diaria.
El estudio del proteoma fecal podría dar lugar a futuros marcadores no invasivos de EPP y linfangiectasia22, aunque aún es necesaria una mayor investigación al respecto hasta que esté disponible.
Complicaciones
Se han descrito niveles bajos de vitamina D (25(OH)D) en varios perros con EPP; esto es, además, un factor pronóstico negativo12-15. Aunque el mecanismo por el que se produce este déficit no se conoce con exactitud, se supone que tiene que ver con la malabsorción de grasas. Un estudio del 2023 ha demostrado una relación estrecha entre la presencia de hipomagnesemia y valores elevados de PTH y bajos de vitamina D y calcio, por lo que probablemente este juegue un papel importante en el desarrollo de complicaciones15.
Otra de las complicaciones asociadas a la EPP es la hipercoagulabilidad y el consecuente riesgo de tromboembolismo19,20,21. El mecanismo fisiopatológico no está del todo claro, y en muchos casos se asocia con la pérdida de antitrombina a nivel intestinal. A pesar de que la fuerza global del coágulo medida por tromboelastografía (TEG) se correlaciona de forma negativa con los valores de albúmina, también se demostró hipercoagulabilidad en un 31 % de los perros con EC y valores normales de albúmina21, por lo que probablemente existan otros mecanismos, más allá de la pérdida de antitrombina, que contribuyen a un estado de hipercoagulabilidad en estos animales.
Diagnóstico definitivo
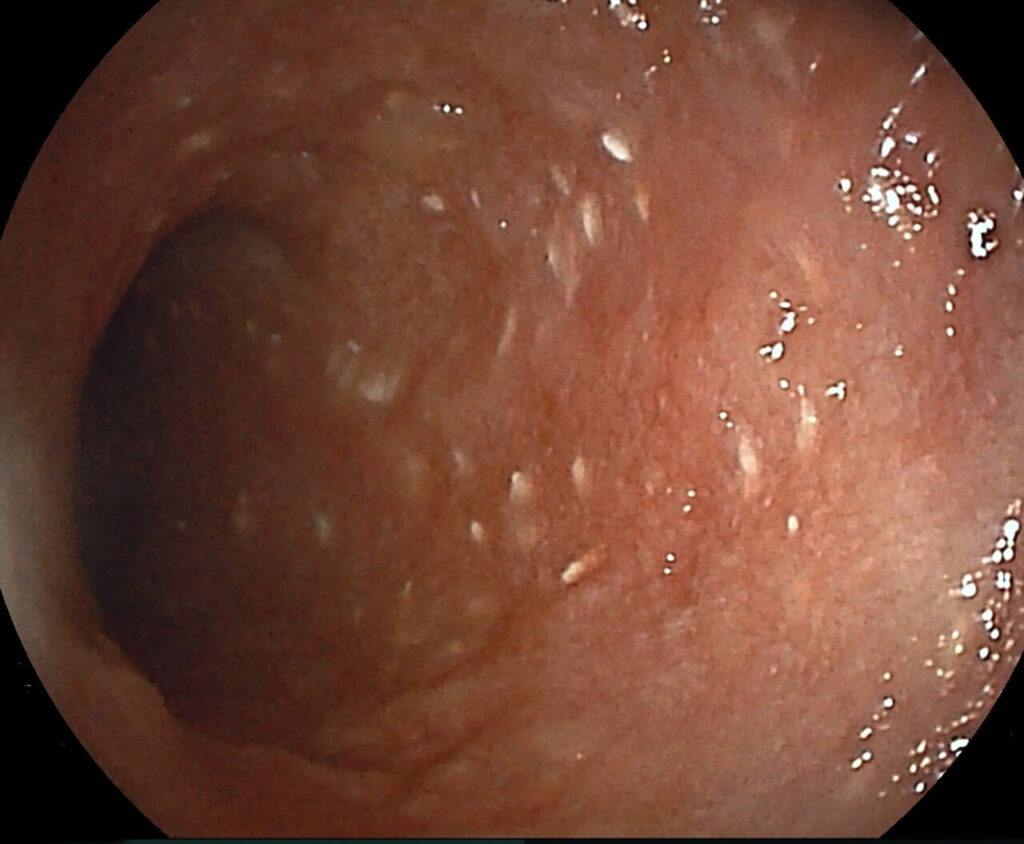
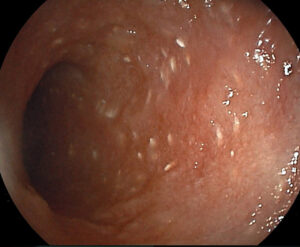
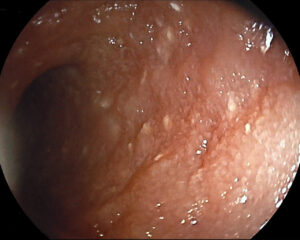
La biopsia y la histopatología de la pared intestinal son necesarias para un diagnóstico definitivo. Se ha puesto en duda en diversas ocasiones la validez de la biopsia endoscópica para la detección de linfangiectasia intestinal, pero un estudio más reciente mostró resultados similares a los que previamente se habían descrito en biopsias de espesor completo23. Teniendo en cuenta esto, en la mayoría de los casos la biopsia endoscópica será la primera opción (salvo presencia de lesiones focales), ya que se trata de animales que presentan alteraciones que podrían complicar la cirugía y posterior cicatrización, como el riesgo de trombosis, la hipoalbuminemia o el déficit de vitamina D. Además, la apariencia macroscópica también nos aporta información y puede guiar la toma de muestras (imagen 3).
Imagen 3. A y B) Imagen endoscópica de un paciente con linfangiectasia. Los puntos blancos que se aprecian en la mucosa duodenal se corresponden con conductos linfáticos dilatados con acúmulo de linfa en su interior. La biopsia confirmó la presencia de linfangiectasia intestinal, probablemente asociada a enteritis linfoplasmocitaria.
Es importante tener en cuenta que la capacidad diagnóstica de estas biopsias depende en gran medida de la calidad de la muestra. Se ha reportado la necesidad de 6-15 gástricas y duodenales para un correcto diagnóstico de linfangiectasia, o hasta 13-28 para la detección de enfermedad de las criptas intestinales23,24.
En algunos casos puede ser necesaria la realización de pruebas complementarias sobre las muestras de histopatología, como un cultivo o técnicas de inmunofluorescencia (FISH) en casos de sospecha de implicación bacteriana o inmunohistoquímica y/o PCR de clonalidad (PARR) si la histopatología no puede diferenciar entre una proliferación benigna policlonal de linfocitos y un proceso neoplásico.
Tratamiento
Tratamiento dietético
Actualmente, la dieta es el tratamiento de primera línea de la EPP, con respuesta parcial o completa en muchos casos, incluso sin la necesidad de tratamiento coadyuvante25,26, e incluso ha demostrado ser eficaz en algunos casos refractarios al tratamiento inmunosupresor convencional27,28.
En cualquier paciente con sospecha de linfangiectasia intestinal o confirmación de esta, lo más importante es la instauración de una dieta baja en grasa. Existen dietas de alta digestibilidad y un contenido bajo en grasa (17-26 g/1.000 kcal), si bien en casos más graves puede ser necesario un contenido “ultrabajo” de grasa (15 g/ 1.000 kcal)28.
Por otro lado, aquellos perros en los que exista una enteropatía crónica como causa de la EPP posiblemente se beneficien de dietas hidrolizadas o de proteína novel bajas en grasas, de las que actualmente empieza a haber disponibilidad en forma de dieta comercial.
En cualquier caso, se recomienda probar al menos 2-3 dietas diferentes, con diferentes estrategias, antes de considerar que no hay respuesta a la misma.
Tratamiento inmunomodulador/inmunosupresor
Cada vez existe más controversia sobre el uso de inmunosupresores en el tratamiento de la EPP en perros, sobre todo en casos de LI (también linfangitis y enfermedad de las criptas), ya que no se ha demostrado que esta tenga un origen inmunomediado, y los efectos secundarios que frecuentemente tiene el uso de corticoesteroides (tromboembolismo, catabolismo proteico muscular, hiperlipidemia, etc.) podrían ser especialmente contraproducentes en estos pacientes.
Teniendo en cuenta que se ha demostrado la presencia de linfangitis y enteritis secundaria a la LI, la utilización de dosis antiinflamatoria de glucocorticoides podría tener sentido, si bien no se recomienda la dosis inmunosupresora (>1 mg/kg)29.
La administración de inmunosupresores se debería reservar únicamente para aquellos casos de enteropatía crónica inflamatoria que no respondan a tratamiento dietético o en los que exista una mayor gravedad de los signos clínicos. Los corticoides siguen siendo la primera opción en la mayoría de los casos; otras drogas inmunosupresoras han sido ampliamente utilizadas, como azatioprina, clorambucilo, micofenolato o ciclosporina, sin que exista una gran evidencia sobre cuál es la mejor opción3.
Hay un pequeño estudio que ha demostrado que el tratamiento con prednisolona y clorambucilo tiene mayor eficacia que la combinación de la prednisolona con azatioprina30. También se ha demostrado la eficacia de la ciclosporina como agente único en el tratamiento de EII refractaria a los corticoides31.
Tratamiento antitrombótico
A pesar de que no existe evidencia científica en cuanto al tratamiento antitrombótico profiláctico en casos de EPP en perros, este podría tener sentido ya que son pacientes con un estado de hipercoagulabilidad y están considerados como alto riesgo de padecer enfermedad tromboembólica32. Las principales opciones disponibles para la profilaxis antitrombótica son el clopidogrel (antiagregante plaquetario) o el ribaroxavan (inhibidor del factor Xa).
Octreotida
Un reciente trabajo ha demostrado la eficacia del acetato de octreotida (análogo de la somatostatina) en perros con LI refractaría a otros tratamientos33. Su mecanismo de acción no es del todo conocido, pero parece disminuir la producción de quilo y la presión intraluminal del sistema linfático.
Otros tratamientos adyuvantes
Como ya se ha comentado, la suplementación con cianocobalamina puede ser necesaria, y es eficaz tanto de forma parenteral como oral. Aunque no existe evidencia suficiente, la suplementación con magnesio y/o vitamina D (calcitriol) podría tener sentido en aquellos pacientes con hipomagnesemia, hiperparatiroidismo secundario y/o valores bajos de vitamina D o
calcio ionizado.
Por último, en los casos más graves, puede ser necesario mejorar de forma urgente la presión oncótica mediante el uso de transfusiones de plasma o albúmina.
Pronóstico
El pronóstico de la EPP es malo a largo plazo, y la causa de la muerte de más del 50 % de los pacientes, con un 32 % de mortalidad en los primeros 6 meses tras el diagnóstico3,33,34.
La presencia de hipoalbuminemia grave (<2 g/dl), hipocobalaminemia (<200 mg/dl) y valores elevados del índice de actividad clínica de la enteropatía crónica canina (CCECAI: chronic canine enteropathy clinical activity index) se asociaron a un peor pronóstico en perros con EPP34,35.
Otras alteraciones que pueden ser un factor pronóstico negativo son la deficiencia de vitamina D y la presencia de hipercoagulabilidad14,19,20.
Por último, un estudio preliminar sugiere que la inteligencia artificial podría diferenciar a los pacientes que van a responder al tratamiento dietético de los que necesitarán tratamiento inmunosupresor, basándose en las imágenes de biopsia en el momento del diagnóstico36.
Una vez descartada una nefropatía perdedora de proteínas (NPP) y una disfunción hepática grave (DH), la causa de la hipoalbuminemia será probablemente una enteropatía perdedora de proteínas (EPP), si bien se debe descartar el hipoadrenocorticismo. En caso de confirmar una NPP o DH y de que exista sospecha clínica de EPP, la determinación de la cα-1Pl fecal puede ser de ayuda.